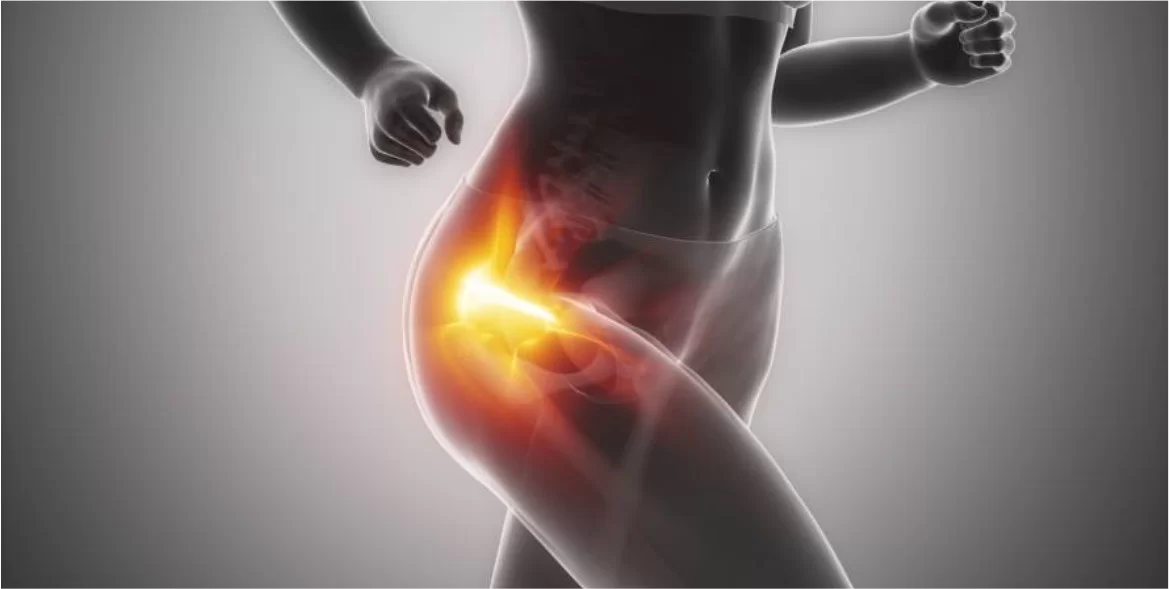
A Síndrome Dolorosa do Grande Trocanter (SDGT), popularmente conhecida como “bursite trocantérica”, é uma causa frequente de dor na parte lateral do quadril. Apesar do nome antigo “bursite”, hoje sabemos que, muitas vezes, a dor vem de uma combinação de irritação das bursas e sobrecarga dos tendões do glúteo médio e do glúteo mínimo. É comum em pessoas fisicamente ativas, corredores, mulheres entre 40 e 70 anos, além de quem fica muito tempo sentado ou dorme sempre do mesmo lado.
A boa notícia: a maioria dos casos melhora com um plano de tratamento bem estruturado, que pode incluir medidas simples em casa, fisioterapia direcionada e, em casos selecionados, terapias avançadas como ortobiológicos (ex.: PRP), terapia por ondas de choque, laser de alta intensidade e campo magnético.
Sintomas mais comuns
- Dor na lateral do quadril, que pode irradiar para a parte externa da coxa
- Pioria ao deitar sobre o lado dolorido
- Dor ao subir escadas, levantar da cadeira ou ficar muito tempo em pé
- Sensibilidade ao toque sobre o “osso lateral” do quadril (grande trocanter)
- Em casos de tendinopatia mais avançada, sensação de fraqueza ao abrir a perna para o lado
Causas e fatores de risco
- Sobrecarga repetitiva (corrida, caminhada longa, subidas)
- Biomecânica alterada (fraqueza de glúteos, joelho em valgo, pisada)
- Rigidez ou encurtamentos musculares (faixa iliotibial, flexores do quadril)
- Obesidade ou ganho de peso recente
- Posturas mantidas e hábitos (cruzar pernas, dormir sempre do mesmo lado)
- Alterações da coluna lombar que mudam a mecânica do quadril
Como é feito o diagnóstico
O diagnóstico é clínico, baseado em história e exame físico específicos. Testes funcionais podem reproduzir a dor na lateral do quadril. Exames de imagem (ultrassom, radiografia, ressonância) podem ser solicitados para confirmar o envolvimento dos tendões glúteos, avaliar bursas e descartar outras causas.
Importante: a avaliação individual é essencial para diferenciar a SDGT de problemas intra-articulares do quadril, radiculopatia lombar e outras condições que também causam dor na região.
Tratamento: do convencional ao avançado
1) Medidas convencionais (primeira linha)
- Educação e ajustes de atividade:
- Reduzir, por um período, atividades que piorem a dor (corrida em subida, escadas).
- Evitar deitar sobre o lado dolorido; se necessário, usar um travesseiro entre os joelhos.
- Ajustar postura no trabalho e em casa; alternar posições ao longo do dia.
- Analgesia e controle de inflamação:
- Gelo após atividade (10–15 minutos).
- Anti-inflamatórios e analgésicos podem ser considerados sob orientação médica.
- Fisioterapia específica (pilar do tratamento):
- Fortalecimento progressivo do glúteo médio e mínimo (abdução do quadril), estabilizadores do core e controle pélvico.
- Alongamentos orientados (faixa iliotibial, flexores do quadril), sem exacerbar a dor.
- Treino motor e correção biomecânica (cadência da corrida, alinhamento de joelho e quadril).
- Infiltração com corticoide (quando indicado):
- Pode oferecer alívio rápido em dores intensas ou em picos inflamatórios.
- Costuma ter benefício de curto prazo; pode ser usada estrategicamente para permitir avanço na reabilitação.
- A decisão é individualizada, considerando riscos e benefícios.
Tempo de recuperação: muitos pacientes melhoram em 6 a 12 semanas com adesão à fisioterapia e ajustes de carga. Casos persistentes podem levar mais tempo e considerar terapias complementares.
2) Ortopbiológicos (ex.: PRP – Plasma Rico em Plaquetas)
- O que é: concentra suas próprias plaquetas para liberar fatores de crescimento que podem auxiliar na modulação do processo de reparo dos tendões.
- Quando considerar: tendinopatia glútea persistente que não respondeu bem a medidas convencionais.
- O que esperar:
- O benefício tende a ser gradual (semanas a poucos meses).
- Evidências científicas mostram resultados variáveis; em alguns casos, o PRP pode oferecer alívio mais duradouro do que o corticoide, mas não é garantia de cura.
- Como é feito: coleta de sangue, preparo do concentrado e aplicação guiada por imagem no local indicado.
- Observações: dor transitória pós-procedimento é possível; geralmente, associa-se a um protocolo de reabilitação.
3) Terapia por Ondas de Choque (ESWT)
- Como funciona: ondas acústicas estimulam a modulação da dor, aumento local de perfusão e mecanismos de reparo tecidual.
- Indicações: dor lateral do quadril resistente ao tratamento inicial; tendinopatia glútea crônica.
- Vantagens:
- Sessões rápidas (geralmente 3 a 5), com intervalo semanal.
- Boa evidência para melhora de dor e função em SDGT em diversos estudos.
- Sensações: pode causar desconforto durante a aplicação, geralmente bem tolerado; retorno imediato às atividades cotidianas é comum.
4) Terapia com Laser de Alta Intensidade (HILT)
- Como funciona: feixe de alta potência que visa analgesia e modulação inflamatória em planos mais profundos.
- Indicações: dor persistente, especialmente quando a hipersensibilidade local impede a progressão da fisioterapia.
- Protocolo: normalmente 6 a 10 sessões, 1–2 vezes por semana, conforme resposta.
- Evidência: estudos mostram benefício em dor e função em tendinopatias; a qualidade da evidência varia, e costuma ser parte de um plano multimodal.
5) Terapia com Campo Magnético (PEMF)
- O que é: campos eletromagnéticos pulsáteis utilizados para modulação de dor e inflamação.
- Papel no tratamento: adjuvante, útil como complemento à reabilitação, especialmente em casos de dor persistente.
- Evidência: em evolução; alguns estudos sugerem melhora de dor e função, mas ainda com variabilidade de resultados. Deve ser indicada de forma criteriosa.
Como escolher o melhor caminho para você
- Avaliação clínica detalhada (tendão, bursa, coluna, marcha e alinhamento).
- Definição conjunta de metas (redução de dor, retorno ao esporte, melhora de sono).
- Escalonamento racional:
- Educação, ajustes de carga e fisioterapia estruturada
- Analgesia/infiltração guiada quando necessário
- Terapias adjuvantes (ondas de choque, HILT, PEMF)
- Ortopbiológicos (ex.: PRP) em casos selecionados
- Reabilitação é contínua: terapias avançadas funcionam melhor quando associadas a um programa de exercícios e correções biomecânicas.
Prevenção e autocuidado
- Fortaleça glúteos e core 2–3 vezes por semana.
- Aumente cargas de treino de forma gradual (regra de 10% por semana como referência).
- Varie superfícies e inclinações na corrida/caminhada.
- Use calçados adequados ao seu padrão de pisada e atividade.
- Evite longos períodos na mesma posição; faça pausas ativas.
- Durma preferencialmente sobre o lado não dolorido e use travesseiro entre os joelhos.
Sinais de alerta: procure avaliação rápida se houver
- Dor súbita e incapacitante após queda ou trauma
- Febre, vermelhidão intensa ou calor local significativo
- Perda de força acentuada ou dormência persistente na perna
- Dor que acorda à noite sem relação postural e não melhora com analgésicos usuais
Perguntas Frequentes (FAQ)
- Bursite trocantérica e Síndrome Dolorosa do Grande Trocanter são a mesma coisa?
- A expressão “bursite trocantérica” é popular, mas hoje entendemos a SDGT como um espectro que inclui irritação da bursa e, principalmente, tendinopatia dos glúteos. O termo SDGT descreve melhor o problema.
- Quanto tempo leva para melhorar?
- Com tratamento adequado, muitos pacientes melhoram em 6 a 12 semanas. Casos crônicos podem precisar de mais tempo e de terapias adjuvantes.
- Posso continuar correndo?
- Em geral, reduzimos volume e intensidade no início e reintroduzimos gradualmente conforme a dor permite, sempre com orientação. Ajustes de técnica e fortalecimento são fundamentais.
- Corticoide, PRP, ondas de choque ou laser: qual é melhor?
- Depende do seu caso. Corticoide pode aliviar rapidamente, mas tende a ser de curto prazo. PRP e ondas de choque podem oferecer benefícios mais duradouros em casos de tendinopatia. Laser e PEMF são adjuvantes úteis para controle de dor e inflamação. A decisão é individual, baseada em avaliação clínica e objetivos.
- A terapia por ondas de choque dói?
- Pode causar desconforto durante a aplicação, mas costuma ser bem tolerada e dura poucos minutos. A maioria das pessoas retoma as atividades diárias normalmente após a sessão.
Agende sua avaliação na Northos
Se você tem dor na lateral do quadril ou suspeita de Síndrome Dolorosa do Grande Trocanter, agende uma avaliação com um dos profissionais da Northos – Núcleo Avançado de Ortopedia. Nossa equipe integra ortopedia, clínica da dor, fisioterapia e medicina do esporte para oferecer um plano de cuidado individualizado, do básico ao avançado, com foco em retorno funcional seguro.
- Como agendar: entre em contato pelos nossos canais oficiais ou clique no botão “Agendar avaliação” no site da Northos.
- O que levar: exames anteriores (se tiver), lista de medicamentos, histórico de atividades e esportes.
Estamos prontos para ajudar você a voltar a se movimentar sem dor.
Sobre o autor
Autor: Dr. Carlos Eugênio Silva Martins
Clínica: Northos – Núcleo Avançado de Ortopedia
Formação: Pós-graduado em Ortopedia e Traumatologia, Clínica da Dor e Intervenção em Dor.