Autor: Dr. Carlos Eugênio Silva Martins
Clínica: Northos – Núcleo Avançado de Ortopedia
Formação: Pós-graduado em Ortopedia e Traumatologia, Clínica da Dor e Intervenção em Dor
A lesão do ligamento cruzado anterior (LCA) é uma das causas mais comuns de dor e instabilidade no joelho, especialmente em esportes que exigem giros, mudanças rápidas de direção e saltos (futebol, basquete, vôlei, handebol, crossfit). Se você ou alguém próximo sofreu uma torção e sentiu um “estalo” no joelho, seguido de inchaço e insegurança para apoiar, este conteúdo foi feito para você.
A seguir, explico de forma clara como identificar a lesão do LCA, quais são as opções de tratamento (com e sem cirurgia), como é a reabilitação e quando é seguro voltar às atividades.
O que é o LCA e por que ele é importante?
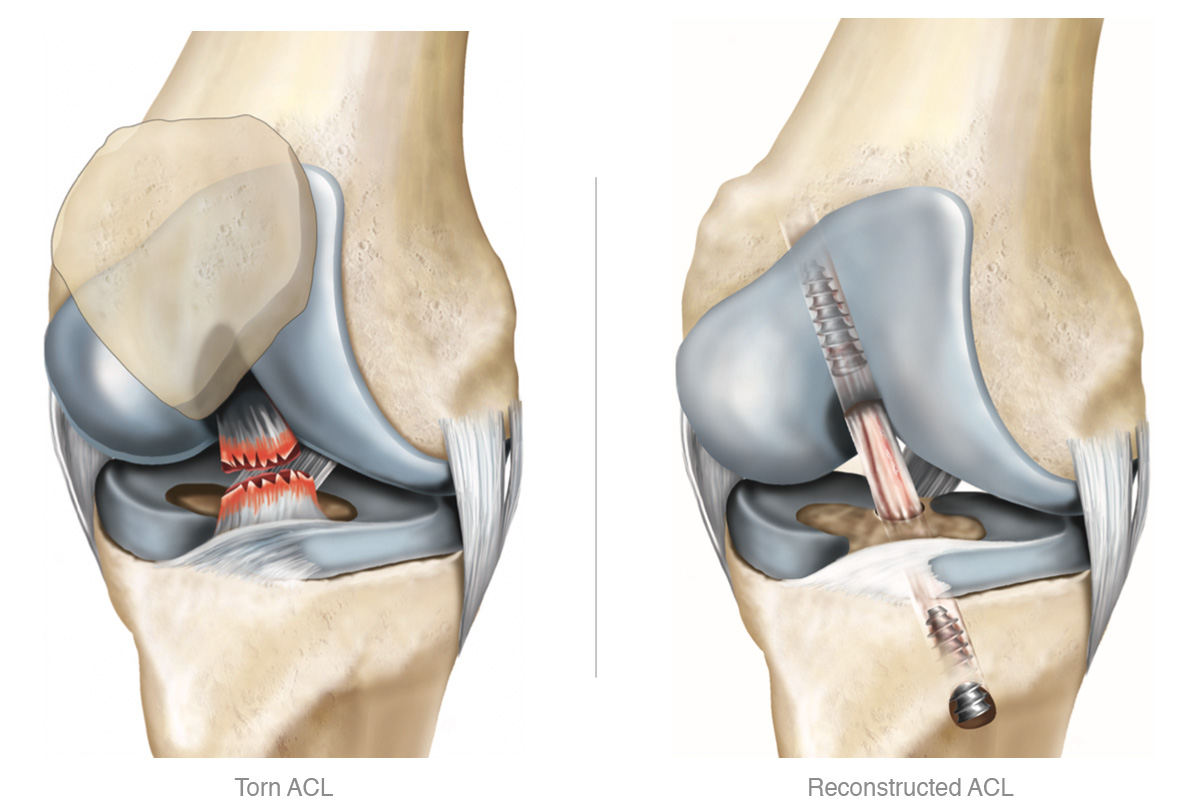
O LCA é um dos principais estabilizadores do joelho. Ele impede que a tíbia “escape” para frente em relação ao fêmur e ajuda a controlar rotações. Quando o LCA rompe (total ou parcialmente), o joelho pode ficar instável, dando aquela sensação de “falseio”.
- Lesões associadas comuns: menisco, cartilagem e outros ligamentos.
- Sintomas típicos: estalo na hora da lesão, inchaço nas primeiras horas/dias, dor, instabilidade, dificuldade para retornar ao esporte.
Como é feito o diagnóstico?
- Avaliação clínica por ortopedista especializado em joelho: testes específicos (Lachman, Pivot Shift, gaveta anterior).
- Exames de imagem:
- Radiografias do joelho (para descartar fraturas e avaliar alinhamento).
- Ressonância magnética: confirma a lesão do LCA e verifica meniscos e cartilagem.
Importante: o diagnóstico correto orienta a melhor decisão entre tratamento conservador (sem cirurgia) e cirúrgico.
Tratamentos possíveis para lesão do LCA
A escolha depende de vários fatores: idade, nível de atividade, ocupação, presença de instabilidade no dia a dia, lesões associadas (menisco/cartilagem), expectativas de retorno ao esporte e comprometimentos do joelho contralateral.
1) Tratamento conservador (sem cirurgia)
Indicado em situações selecionadas:
- Lesões parciais do LCA.
- Pacientes com menor demanda esportiva (sem movimentos de pivô/contato).
- Ausência de instabilidade no cotidiano após reabilitação inicial.
- Pessoas que conseguem adaptar suas atividades sem episódios de “falseio”.
Componentes do tratamento:
- Controle de dor e edema: gelo, medidas anti-inflamatórias conforme orientação médica.
- Fisioterapia focada em:
- Recuperar amplitude de movimento completa.
- Fortalecer quadríceps, isquiotibiais, glúteos e core.
- Treinar propriocepção e equilíbrio (evita novos episódios de instabilidade).
- Órteses (joelheiras funcionais): podem ajudar em fases específicas, mas não substituem a estabilidade do LCA.
- Educação do paciente: ajustes de atividade e prevenção de movimentos de risco.
Quando funciona bem:
- Pacientes disciplinados com fisioterapia.
- Estilo de vida sem esportes de pivô (ex.: corrida recreativa em linha reta, academia com cuidados).
- Sem lesões meniscais instáveis associadas.
Pontos de atenção:
- Mesmo com bons resultados, pode persistir alguma restrição em esportes que exijam giros/contato.
- Episódios de “falseio” repetidos podem prejudicar meniscos e cartilagem ao longo do tempo.
2) Tratamento cirúrgico (reconstrução do LCA)
Indicado especialmente quando:
- Instabilidade recorrente (falseios) no dia a dia ou ao praticar atividades.
- Desejo de retornar a esportes de pivô/contato com segurança.
- Lesões associadas (ex.: menisco) que se beneficiam de estabilidade para cicatrização/ preservação.
- Pacientes jovens e/ou muito ativos.
Como é a cirurgia:
- Reconstrução do LCA com enxerto (graft). O ligamento rompido é substituído por um tendão do próprio paciente (autógeno) ou de banco de tecidos (alógeno).
- Enxertos mais utilizados:
- Flexores (semitendíneo e grácil).
- Tendão patelar (com “blocos” ósseos).
- Tendão quadricipital.
- Decisão do enxerto considera: perfil do paciente, esporte praticado, anatomia, preferências e experiência da equipe.
- Técnicas modernas visam restaurar a anatomia original do LCA, reduzindo risco de re-ruptura e preservando a biomecânica do joelho.
Benefícios esperados:
- Redução da instabilidade.
- Maior segurança para retorno a esportes que exigem giros, mudanças de direção e contato.
- Proteção secundária a meniscos e cartilagem, diminuindo risco de lesões degenerativas.
Riscos e cuidados:
- Como toda cirurgia, há riscos de infecção, rigidez, dor anterior no joelho (especialmente com enxerto patelar), re-ruptura e trombose (raro).
- Reabilitação adequada é tão importante quanto a cirurgia para um bom resultado.
Fisioterapia e reabilitação: fase a fase
Os tempos variam entre indivíduos e protocolos. Abaixo é um guia geral:
- Fase 1 (0–2 semanas)
- Objetivos: controlar dor e inchaço, ganhar extensão completa do joelho, iniciar contrações do quadríceps, marcha assistida conforme orientação.
- Recursos: gelo, elevação, exercícios leves de mobilidade, ativação muscular.
- Fase 2 (2–6 semanas)
- Objetivos: recuperar amplitude total, fortalecer musculatura do joelho e quadril, melhorar equilíbrio.
- Progressão: retirar auxílio de muletas conforme critério clínico e controle de dor/força.
- Fase 3 (6–12 semanas)
- Objetivos: fortalecer mais intensamente, treino neuromuscular e propriocepção avançada.
- Atividades: exercícios funcionais progressivos.
- Fase 4 (3–5 meses)
- Objetivos: introduzir corrida leve (se critérios forem atendidos), pliometria básica, trabalhos específicos do esporte.
- Critérios: boa força e controle, ausência de dor/derrame, simetria funcional em testes.
- Fase 5 (6–9+ meses)
- Retorno gradativo ao esporte, mediante avaliação funcional (força, saltos, agilidade, testes de simetria > 90%, confiança psicológica).
- O tempo de retorno depende da qualidade da reabilitação e dos critérios objetivos atingidos, não apenas do calendário.
Dica: cumprir critérios funcionais objetivos é mais seguro do que voltar apenas por “tempo de cirurgia”. Converse com sua equipe.
Perguntas frequentes (FAQ)
- LCA rompido sempre precisa de cirurgia?
- Não. Lesões parciais e pacientes com baixa demanda esportiva podem ir bem com tratamento conservador, desde que não haja instabilidade no dia a dia e a reabilitação seja bem feita.
- Quanto tempo para voltar ao esporte após reconstrução do LCA?
- Em geral, entre 6 e 9 meses (ou mais), dependendo da evolução individual e dos critérios funcionais. Voltar antes de atingir os critérios aumenta o risco de nova lesão.
- Qual é o melhor enxerto?
- Não existe “melhor” universal. O ideal depende do perfil do paciente, esporte, ocupação e preferências. Seu ortopedista explicará vantagens e desvantagens de cada opção.
- Fisioterapia é obrigatória?
- Sim, tanto no tratamento conservador quanto no cirúrgico. A fisioterapia bem conduzida impacta diretamente no resultado e no retorno seguro às atividades.
- Posso prevenir nova lesão?
- Programas de prevenção (força de quadríceps/glúteos/CORE, propriocepção, técnica de aterrissagem e mudança de direção) reduzem risco. A volta ao esporte deve ser gradual e criteriosa.
Quando procurar atendimento
- Episódios de instabilidade ou “falseios” ao caminhar, subir/descer escadas ou durante o esporte.
- Inchaço que se repete após atividades.
- Dor persistente ou “travamentos” (podem indicar lesão de menisco).
- Dúvida entre tratar sem cirurgia ou operar. Uma boa avaliação ajuda a decidir com segurança.
Conclusão e próximo passo
A lesão do LCA tem tratamento, com e sem cirurgia. O plano ideal é individualizado, considerando seus objetivos, nível de atividade e estabilidade do joelho. Uma boa decisão começa com avaliação especializada e um plano de reabilitação bem estruturado.
Se você está com sintomas no joelho ou recebeu diagnóstico de lesão do LCA, agende uma avaliação com um dos profissionais da Northos – Núcleo Avançado de Ortopedia. Nossa equipe está preparada para orientar desde o diagnóstico até a reabilitação completa e retorno seguro às suas atividades.
—
Sobre o autor
Dr. Carlos Eugênio Silva Martins
Pós-graduado em Ortopedia e Traumatologia, Clínica da Dor e Intervenção em Dor
Northos – Núcleo Avançado de Ortopedia
Observação importante
Este conteúdo é informativo e não substitui uma consulta médica. Cada caso é único; procure avaliação presencial para diagnóstico e tratamento personalizados.