Por Dr. Carlos Eugênio Silva Martins
Northos – Núcleo Avançado de Ortopedia
Pós-graduado em Ortopedia e Traumatologia, Clínica da Dor e Intervenção em Dor
Aviso importante: Este conteúdo é informativo e não substitui uma avaliação médica individualizada. Em caso de dor intensa, perda de força, formigamentos persistentes ou após um trauma, procure atendimento médico.
Resumo do tema em linguagem simples
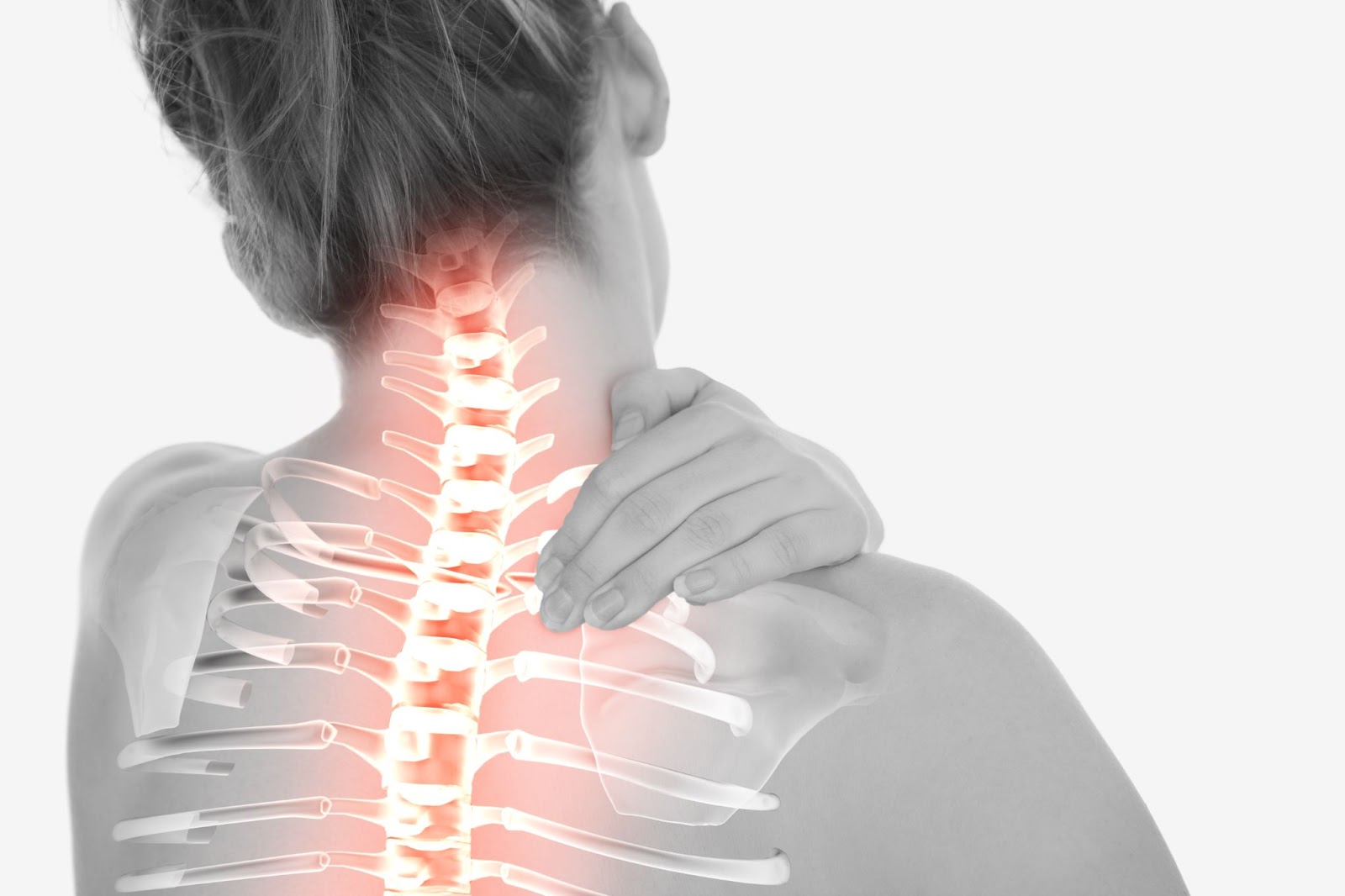
A cervicalgia é a dor na região do pescoço. Já a espondilose cervical é o nome médico para o “desgaste” natural das estruturas da coluna do pescoço (discos, articulações e ossos), frequentemente associado ao que muitos chamam de “bico de papagaio”. Nem toda espondilose causa dor, mas quando causa, costuma se manifestar como rigidez, dor ao mover a cabeça e, às vezes, dor irradiada para ombros e braços.
A boa notícia: a maior parte dos casos melhora com tratamento conservador e ajuste de hábitos. Em situações selecionadas, existem intervenções em dor e cirurgias com técnicas modernas e minimamente invasivas.
O que é cervicalgia?
Cervicalgia é o termo para dor no pescoço. Pode surgir de forma súbita (após um esforço, noite mal dormida) ou ser crônica (dor que dura mais de 3 meses). Costuma piorar ao olhar para baixo por muito tempo (como no celular ou notebook), ao dirigir por longos períodos ou após posturas inadequadas.
O que é espondilose cervical?
Espondilose cervical é o desgaste progressivo dos discos e das articulações da coluna cervical que ocorre com o passar dos anos. Esse processo pode gerar:
- Perda de altura do disco
- Formação de osteófitos (“bicos de papagaio”)
- Irritação das articulações facetárias
- Estreitamento dos forames por onde passam as raízes nervosas
Esse desgaste é comum com a idade e nem sempre é sinônimo de dor. O sintoma depende de inflamação local, sobrecarga mecânica e, às vezes, compressão de estruturas nervosas.
Sintomas mais comuns
- Dor e rigidez no pescoço
- Dor que pode irradiar para ombros, escápulas e braços
- Formigamento, queimação ou choques no braço/antebraço (radiculopatia)
- Dor de cabeça de origem cervical (cefaleia cervicogênica)
- Fadiga muscular e “peso” na nuca, pior no fim do dia
- Piora ao permanecer muito tempo olhando para baixo ou fixo numa tela
Sinais de alerta (procure atendimento imediatamente)
- Fraqueza em braço ou mão (dificuldade para segurar objetos, abrir potes)
- Perda de sensibilidade importante, desequilíbrio ao andar
- Alterações urinárias ou intestinais sem explicação
- Dor após trauma importante (queda, acidente)
- Febre, perda de peso inexplicada ou dor noturna que não melhora
Causas e fatores de risco
- Postura mantida por longos períodos (uso de celular, home office sem ergonomia)
- Sedentarismo e fraqueza de musculatura cervical e escapular
- Degeneração natural dos discos (envelhecimento)
- Hérnia de disco cervical
- Artrose das articulações facetárias
- Estresse muscular, bruxismo e distúrbios do sono
- Tabagismo
Como é feito o diagnóstico
- Avaliação clínica detalhada e exame físico
- Exames de imagem, quando indicados: raio-X (avalia alinhamento e artrose), ressonância magnética (discos, nervos, medula), tomografia (ossos)
- Em casos selecionados, eletroneuromiografia para estudar nervos e músculos
Observação: o achado de “desgaste” em exames é comum com a idade e, por si só, não explica a dor. A correlação com os sintomas é essencial.
Tratamentos possíveis
1) Medidas iniciais e cuidados no dia a dia
- Repouso relativo por curto período (evitar imobilidade prolongada)
- Calor local ou gelo, conforme resposta individual (10 a 20 minutos)
- Ajustes de postura: tela na altura dos olhos, pausas a cada 45–60 minutos
- Ajuste do travesseiro (altura que mantenha o pescoço alinhado)
- Hidratação adequada e sono regular
2) Medicamentos (sempre com prescrição e orientação médica)
- Analgésicos e anti-inflamatórios em fases dolorosas agudas
- Relaxantes musculares por tempo limitado
- Em dor neuropática (com irradiação e formigamentos), pode haver indicação de medicações específicas
- Protetores gástricos quando necessário, conforme o perfil do paciente
Automedicação pode mascarar sinais de alerta e trazer efeitos colaterais. Procure orientação médica.
3) Fisioterapia e reabilitação
Pilar central do tratamento, com foco em:
- Terapia manual e mobilizações articulares
- Liberação miofascial e técnicas para diminuir tensão
- Alongamentos de trapézio, peitorais, escalenos e suboccipitais
- Fortalecimento de estabilizadores cervicais profundos e cintura escapular
- Reeducação postural, ergonomia e “pausas ativas”
- Exercícios domiciliares simples e regulares
Exemplos de exercícios frequentemente recomendados (somente após avaliação):
- Retração cervical (chin tuck) suave
- Fortalecimento de escápulas (remo com elástico, pranchas modificadas)
- Alongamento de trapézio superior e peitoral menor
4) Intervenções em Dor (procedimentos minimamente invasivos)
Indicadas quando os sintomas persistem apesar do tratamento conservador e haja correlação com achados clínicos e de imagem:
- Infiltrações facetárias cervicais (articulações posteriores)
- Bloqueio de ramos mediais (medial branch block) e radiofrequência das facetas
- Bloqueios foraminais/epidural cervical para radiculopatia
- Bloqueios diagnósticos para mapear a origem da dor
Esses procedimentos podem reduzir dor e inflamação, facilitando a reabilitação.
5) Cirurgia
Reservada a casos específicos:
- Déficit neurológico progressivo (perda de força) ou sinais de compressão medular (mielopatia)
- Dor radicular intensa e persistente, refratária ao tratamento clínico
- Instabilidade ou compressões significativas documentadas
Procedimentos mais utilizados:
- Discectomia e artrodese cervical anterior (ACDF)
- Artroplastia discal cervical (prótese de disco) em casos selecionados
- Foraminotomia/descompressão posterior
A decisão é individualizada e compartilhada entre paciente e equipe.
Prevenção e manutenção
- Fortaleça regularmente pescoço, escápulas e core
- Adote ergonomia: tela na altura dos olhos, cadeira com apoio lombar, teclado e mouse bem posicionados
- Faça pausas ativas a cada 45–60 minutos (1–2 minutos de mobilidade e alongamentos)
- Limite o “text neck”: segure o celular mais alto, evite longos períodos olhando para baixo
- Durma com travesseiro que mantenha o alinhamento do pescoço
- Pratique atividade física aeróbica de forma regular
Perguntas frequentes (FAQ)
- Espondilose cervical é o mesmo que artrose?
Sim. Espondilose é o termo médico para mudanças degenerativas (artrose) na coluna cervical. - “Bico de papagaio” tem cura?
Os osteófitos não “somem”, mas é possível controlar a dor, melhorar a função e frear a progressão com hábitos, fortalecimento e, quando necessário, intervenções específicas. - Colar cervical ajuda?
Pode ser útil por curto período em crises agudas, sob orientação médica. O uso prolongado enfraquece a musculatura e pode piorar o quadro. - Quando devo procurar atendimento com urgência?
Se houver perda de força, alteração de marcha/equilíbrio, perda do controle urinário ou intestinal, febre, dor após trauma, ou dor progressiva que não melhora. - Exercício piora a cervicalgia?
Exercícios orientados e progressivos tendem a melhorar dor e função. O que piora é sedentarismo e retorno precoce a esforços sem preparo.
Se você sente dor no pescoço, rigidez, formigamentos nos braços ou já recebeu o diagnóstico de espondilose cervical, agendar uma avaliação é o primeiro passo para um plano de cuidado personalizado e seguro.
Agende uma avaliação com um dos profissionais da Northos – Núcleo Avançado de Ortopedia. Nossa equipe está pronta para investigar a causa da sua dor e indicar o tratamento mais adequado ao seu caso, do conservador às técnicas de intervenção em dor, quando indicadas.
- Agende pelo site da Northos ou entre em contato pelos nossos canais oficiais.
- Traga exames anteriores (se tiver) e uma lista de sintomas e limitações do dia a dia: isso ajuda muito na definição do plano.
Sobre o autor
Dr. Carlos Eugênio Silva Martins
Northos – Núcleo Avançado de Ortopedia
Pós-graduado em Ortopedia e Traumatologia, Clínica da Dor e Intervenção em Dor