As dores no ombro são muito comuns e, na maioria dos casos, têm relação com o manguito rotador. Se você sente dor ao levantar o braço, dificuldade para alcançar objetos no alto ou um incômodo que piora à noite, este conteúdo foi feito para você. Aqui explico, de forma simples e objetiva, o que é a lesão do manguito rotador, quais são os sintomas, como é o diagnóstico e quais são as opções modernas de tratamento — incluindo fisioterapia, infiltrações, ácido hialurônico, ortobiológicos (PRP, BMA, proloterapia), terapia por ondas de choque, laser de alta intensidade e campo magnético.
Aviso importante: este conteúdo é informativo e não substitui avaliação médica presencial. Cada caso é único. Para diagnóstico e tratamento adequados, procure um profissional qualificado.
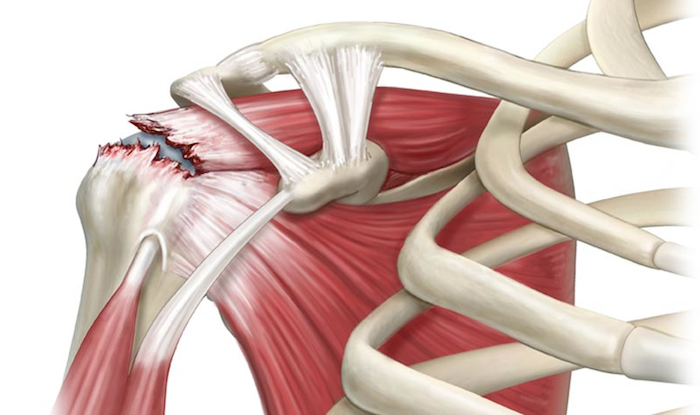
O que é o manguito rotador?
O manguito rotador é um conjunto de quatro tendões que envolvem a cabeça do úmero (os tendões supraespinal, infraespinal, subescapular e redondo menor). Eles estabilizam o ombro e ajudam nos movimentos de elevação e rotação do braço. Quando esses tendões sofrem sobrecarga, envelhecimento ou trauma, podem inflamar (tendinopatia) ou apresentar rupturas (parciais ou completas).
- Tendinopatia do manguito rotador: desgaste e inflamação do tendão, com dor e perda de função.
- Ruptura do manguito rotador: “rasgo” no tendão. Pode ser pequena, parcial ou completa.
Principais sintomas
- Dor no ombro, especialmente ao elevar o braço ou alcançar objetos.
- Dor noturna, que pode acordar a pessoa ao virar sobre o ombro.
- Sensação de fraqueza ou perda de força para levantar e girar o braço.
- Estalos ou “popping” ao mover o ombro.
- Limitação de mobilidade (dificuldade para vestir roupas, pentear o cabelo ou levar a mão às costas).
Sinais de alerta: dor súbita após queda/trauma, perda de força imediata, incapacidade de levantar o braço. Nesses casos, a avaliação deve ser feita com prioridade.
Por que acontecem as lesões?
- Envelhecimento natural do tendão (degeneração).
- Esforços repetitivos e movimentos acima da cabeça (trabalho ou esportes).
- Postura inadequada e desequilíbrio muscular da escápula.
- Traumas (quedas, impactos, movimentos bruscos).
- Fatores anatômicos (acromion curvo), tabagismo, diabetes e colesterol elevado.
Como é o diagnóstico?
- História clínica detalhada e exame físico específico do ombro.
- Exames de imagem:
- Ultrassonografia: avalia tendões, bursa e presença de calcificações.
- Ressonância magnética: detalha tendões, tamanho da ruptura e qualidade muscular.
- Radiografias: mostram a estrutura óssea e tendinite calcária.
A combinação do exame clínico com a imagem é o que direciona o tratamento.
Tratamentos: do conservador ao cirúrgico
Na maioria dos casos, o tratamento começa de forma conservadora (sem cirurgia). O objetivo é reduzir a dor, melhorar a função e evitar a progressão da lesão.
1) Medidas iniciais
- Ajuste de atividades (evitar sobrecarga acima da cabeça).
- Gelo local nos momentos de dor mais intensa.
- Medicações analgésicas e anti-inflamatórias, quando indicadas.
- Correção postural no dia a dia e no trabalho.
2) Fisioterapia: pilar do tratamento
A fisioterapia bem orientada é essencial tanto nas tendinopatias quanto nas rupturas pequenas e parciais:
- Fortalecimento do manguito rotador e estabilizadores da escápula.
- Mobilidade da cápsula e tecidos moles para ganho de amplitude sem dor.
- Treino de controle motor e reeducação postural.
- Progresso de carga gradual e personalizado.
Resultados costumam aparecer entre 6 e 12 semanas, com continuidade do programa domiciliar para manutenção.
3) Infiltrações e terapias complementares
Em casos selecionados, podemos associar procedimentos para acelerar o controle da dor e estimular a cicatrização. A indicação é sempre individualizada.
Ácido hialurônico (subacromial ou peritendíneo)
- O que é: substância lubrificante e viscoelástica, aplicada na região do ombro para reduzir atrito e inflamação ao redor do tendão.
- Para quem: tendinopatias do manguito e bursites, especialmente quando há dor persistente apesar de medidas iniciais.
- Benefícios esperados: melhora da dor e da função, facilitando a reabilitação; perfil de segurança favorável.
- Observação: a resposta é variável e pode ser necessário mais de uma aplicação; não “cola” tendão rompido, mas pode ajudar bastante na dor.
Ortopobiológicos: PRP, BMA e proloterapia
- PRP (plasma rico em plaquetas)
- O que é: concentrado de plaquetas do próprio paciente, rico em fatores de crescimento.
- Indicações: tendinopatia crônica e algumas rupturas parciais; pode reduzir dor e melhorar função.
- Evidências: resultados promissores em tendões, mas heterogêneos; técnica, preparo e seleção do paciente influenciam o desfecho.
- BMA (aspirado de medula óssea)
- O que é: material obtido da medula com células e fatores bioativos.
- Indicações: casos selecionados de degeneração tendínea avançada; ainda em evolução científica.
- Observação: disponibilidade, custo e protocolo variam; costuma ser opção quando outras medidas falharam.
- Proloterapia
- O que é: injeções irritativas (geralmente glicose hipertônica) para estimular resposta de cicatrização.
- Indicações: tendinopatias crônicas com zonas de dor localizadas.
- Evidências: variáveis; pode ajudar em dor e estabilidade em alguns pacientes.
Importante: ortobiológicos não substituem fisioterapia; atuam como adjuvantes para criar um ambiente mais favorável à recuperação do tendão. Nem todos os planos de saúde cobrem esses procedimentos.
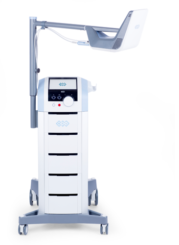
Terapia por ondas de choque (ESWT)
- O que é: ondas acústicas aplicadas sobre o tendão e a bursa para modular dor e estimular reparo.
- Indicações: tendinopatia do manguito e, especialmente, tendinite calcária (com calcificações).
- Benefícios: pode reduzir dor e melhorar função; na tendinite calcária, ajuda a fragmentar a calcificação.
- Sessões: geralmente 3 a 6 sessões com intervalo semanal, associadas a fisioterapia.
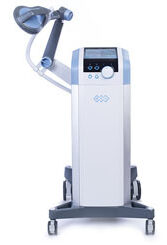
Laser de alta intensidade (HILT)
- O que é: laser terapêutico com alta potência para analgesia e efeito anti-inflamatório.
- Indicações: tendinopatias dolorosas nas fases iniciais ou como suporte durante a reabilitação.
- Benefícios: alívio de dor e melhora de mobilidade; costuma ser bem tolerado.
- Observação: melhores resultados quando combinado com fortalecimento e correção de movimentos.
Campo magnético (PEMF)
- O que é: campo eletromagnético pulsado para estimular processos celulares.
- Indicações: dor crônica do ombro e tendinopatias; adjuvante em reabilitação.
- Benefícios: pode auxiliar no controle da dor e na recuperação, com perfil de segurança favorável.
- Evidências: em desenvolvimento; resultados variam entre pacientes.
4) E quando a cirurgia é indicada?
- Rupturas completas em pacientes ativos, com perda de força importante.
- Rupturas parciais extensas que não respondem ao tratamento conservador.
- Dor persistente e limitação funcional após 3 a 6 meses de tratamento bem conduzido.
- Tendinite calcária resistente ao tratamento clínico (em casos selecionados).
A cirurgia é geralmente artroscópica (mínima invasão), com sutura do tendão e, quando necessário, limpeza de bursa e correção de fatores mecânicos. A reabilitação no pós-operatório é fundamental para o sucesso.
Mitos e verdades sobre a lesão do manguito rotador
- “Descanso absoluto cura o tendão.” Mito. Repouso total pode piorar rigidez e fraqueza. O ideal é ajuste de carga + reabilitação orientada.
- “Toda ruptura precisa de cirurgia.” Mito. Muitas rupturas parciais e algumas completas pequenas podem ser tratadas sem cirurgia, dependendo do perfil do paciente.
- “Infiltração resolve tudo.” Mito. Infiltrações ajudam na dor e inflamação, mas não substituem a fisioterapia e o fortalecimento.
- “Dor à noite sempre significa ruptura.” Mito. Dor noturna também ocorre em tendinopatia e bursite.
Prevenção e cuidados no dia a dia
- Aquecer antes de atividades e fortalecer ombros e escápulas regularmente.
- Evitar movimentos repetitivos acima da cabeça sem preparo.
- Cuidar da postura no computador e no celular.
- Aumentar cargas de treino de forma gradual.
- Tratar precocemente a dor para evitar cronificação.
Perguntas frequentes
- Quanto tempo leva para melhorar?
- Varia conforme o caso, mas muitos pacientes melhoram entre 6 e 12 semanas com fisioterapia e controle de dor. Lesões mais complexas podem exigir períodos maiores.
- PRP “regenera” o tendão?
- O objetivo é estimular um ambiente de reparo e reduzir dor, mas os resultados variam. Seleção do caso e técnica importam.
- Ácido hialurônico “cola” o tendão?
- Não. Ele ajuda a reduzir atrito e inflamação, melhorando dor e função, o que facilita a reabilitação.
- Posso voltar ao esporte?
- Na maioria dos casos, sim. O retorno é gradual e depende da dor, força e mobilidade. O fisioterapeuta e o ortopedista orientam o momento mais seguro.
Quando procurar avaliação
- Dor no ombro por mais de 2 a 3 semanas que não melhora com medidas simples.
- Dificuldade para levantar o braço, perda de força ou dor noturna frequente.
- Dor após queda ou esforço com sensação de “rasgo”.
Uma avaliação precoce evita a evolução da lesão e acelera o retorno às atividades.
Agende sua avaliação
Na Northos – Núcleo Avançado de Ortopedia, contamos com equipe experiente e recursos modernos de diagnóstico e tratamento para lesões do manguito rotador, incluindo terapias adjuvantes como ácido hialurônico, PRP, BMA, proloterapia, terapia por ondas de choque, laser de alta intensidade e campo magnético, quando indicados.
- Agende uma avaliação com um dos profissionais da Northos.
- Traga seus exames (se tiver). Se necessário, orientamos quais realizar.
- Nosso foco é um plano de cuidado personalizado, baseado em evidências e no seu objetivo de vida e esporte.
Sobre o autor
Autor: Dr. Carlos Eugênio Silva Martins
Clínica: Northos – Núcleo Avançado de Ortopedia
Pós-graduações: Ortopedia e Traumatologia, Clínica da Dor, Intervenção em Dor.